
Cando observas varias fotos de papilomas en mulleres, case ninguén quere que aparezan esas neoplasias no teu corpo. Pero os crecementos pódense formar no momento máis inoportuno e ás veces en lugares extremadamente incómodos.
Os mesmos papilomas nos órganos xenitais femininos, na uretra ou nos papilomas da vexiga en mulleres son moito máis perigosos que as simples verrugas no corpo. Como identificalos, que fago con eles e con quen podo contactar? A resposta a estas e moitas outras preguntas pódese atopar neste material.
Razóns para a formación de papilomas
As principais causas do crecemento son a penetración de varias cepas do virus do papiloma humano no corpo. Un virus tipo 16 considérase perigoso en mulleres de entre 18 e 31 anos. Falaremos diso máis adiante.
Os virus de 16 tipos en mulleres, de 18 ou 31 tipos en mulleres son só unha pequena parte das variedades descubertas ata o momento. Ao mesmo tempo, os científicos confían en que se descubran máis dunha especie nun futuro próximo.
O curso da enfermidade, a natureza das súas manifestacións externas e a complexidade do tratamento do papiloma dependen en gran medida da natureza do virus do papiloma humano nas mulleres.
O virus pode entrar de diferentes xeitos:
- Contactos sexuais.A forma potencialmente máis perigosa xa que transmite 31 tipos de virus e virus de tipo 16 en mulleres e 18 anos. Moita xente pensa que se usa preservativos, a manifestación do VPH é imposible. De feito, isto é unha ilusión xa que o preservativo non pode protexerse completamente contra o VPH. Que podemos dicir sobre o sexo oral e anal desprotexido, así como sobre a práctica de relacións non tradicionais?
- Contacto e fogar.A segunda forma máis popular para as mulleres de contaxiar unha infección nos seus corpos. Trátase das apretóns de mans, abrazos e bicos habituais, así como o uso de artigos comúns de hixiene, varias ferramentas, etc. Esta vía de transmisión é posible se hai feridas, pequenas feridas ou arañazos no corpo.
Os tipos de papiloma 16 en mulleres, de 18 e 31 anos, son perigosos pola súa oncoxenicidade. Dito isto, as posibilidades de atopar tumores canceríxenos son moito maiores se se detectou un virus tipo 18 en mulleres de 16 ou 31 anos.
O feito de que un virus estea presente no corpo, aínda que sexa de tipo 16, 18 ou 31, non garante a manifestación obrigatoria de papilomas e, o máis importante, o desenvolvemento do cancro. O desenvolvemento do VPH no corpo dunha muller está influído polo estado xeral e o sistema inmunitario.
Hai grupos especiais de factores de risco que aumentan a probabilidade de infección:
- Iniciación demasiado temperá dunha vida sexual activa. Segundo as estatísticas, as mulleres infectanse con VPH na maioría dos casos antes dos 25 anos.
- Cambio regular de compañeiro.
- Abortos frecuentes. Non é raro que a relación sexual acabe nun embarazo non desexado. O mellor remedio para moitos é o aborto. Non obstante, perturban a estrutura interna dos xenitais, o que simplifica moito a penetración do virus.
- Presenza de enfermidades xinecolóxicas crónicas.
- Enfermidades de transmisión sexual.
- Uso a longo prazo de anticonceptivos orais.
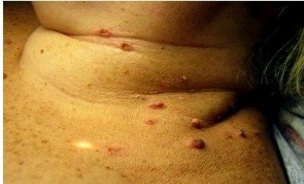
Que é un papiloma? Esta é só unha manifestación exterior do virus que hai no corpo dunha muller. Algúns papilomas só causan defectos cosméticos. Polo tanto, a súa eliminación é unha simple necesidade de desfacerse dos crecementos que estragan o aspecto da muller. Non obstante, hai situacións nas que é imprescindible que unha rapaza consulte a un médico para unha consulta completa e revele todos os detalles da presenza dun virus no corpo.
Así sucedeu que os papilomas son máis perigosos nas mulleres que nos homes. E aquí non só os virus de 31 tipos en mulleres, 18 ou 16 xogan un papel.
Segundo as estatísticas, a probabilidade de desenvolver neoplasias malignas é maior no sexo máis xusto. Polo tanto, é imprescindible curar os papilomas. O papiloma detectado en mulleres é un sinal para unha visita temperá ao médico.
Que médico trata os papilomas? Depende de onde se orixinaron exactamente os crecementos. Se son os papilomas xenitais os que afectan os xenitais e a zona íntima, entón debería acudir ao xinecólogo.
É difícil determinar de forma independente o crecemento dos órganos internos, polo que pode ser necesario un diagnóstico completo do corpo. Se aparecen verrugas na pel, consulte primeiro cun dermatólogo.
Vistas
Varios grupos de neoplasias son relevantes para as mulleres:
- Papilomas planos.Normalmente, os papilomas planos afectan ao cérvix e ao seu epitelio.
- verrugas corporais.Son causadas pola exposición ás cepas de virus máis seguras.
- Invertido.Semellante aos signos de crecemento plano. Os precursores do cancro do colo do útero adoitan ser diagnosticados con estas neoplasias; Amosouse
- .Atópase normalmente nos labios externos e en zonas traumatizadas por sexo. As verrugas novas poden aparecer preto dos crecementos individuais, despois de que se funden nunha única neoplasia. Parece unha coliflor.
A micropapilomatosis nas mulleres maniféstase de xeito diferente. En xeral, tal fenómeno considérase a norma. Non obstante, se os signos aparecen na foto, é importante comprobar se a papilomatosis está infectada. A micropapilomatosis afecta aos labios (labios menores) e maniféstase como múltiples pequenos crecementos.
Consecuencias
Só un médico debe prescribir síntomas e tratamento. O especialista pode determinar en función da aparición da neoplasia, do tratamento e do tipo de medicamento que se vai usar.
Moitas mulleres que ven crecer en si mesmas entran en pánico porque temen complicacións en forma de cancro. De feito, a porcentaxe destes casos é insignificante e só é causada por graves infraccións no tratamento ou coidado das neoplasias. Se fai todo ben, non ferir nin arrincar o crecemento, as posibilidades de complicacións son mínimas.
Pero, que consecuencias poden ter os virus do papiloma humano para as representantes femininas?
- Na maioría dos casos non hai complicacións. Debido a que o sistema inmunitario fortalécese, ás veces nin sequera é necesario eliminar as neoplasias. Disólvense por si mesmos.
- Un dos posibles perigos son os trastornos reprodutivos.
- Outra das complicacións que pode causar o VPH é ter problemas para quedar embarazada.
- A maior ameaza é o desenvolvemento do cancro.
Para evitar consecuencias desagradables, cómpre consultar regularmente a un médico e realizar as probas adecuadas se se detectan signos de VPH. Se non hai signos externos dun virus, aínda non hai que comprobar a presenza.
A práctica demostra que moitas mulleres teñen o VPH nun estado latente, é dicir, non se manifesta de ningún xeito. Este período pode ir dende varias semanas desde o momento da infección ata varios anos. Non é raro que non se formen crecementos ao longo da vida, a pesar da presenza dun virus no corpo.
Tratamento
Todo papiloma nas mulleres debe ser tratado. Outra cuestión é se as mulleres necesitan tratamento de eliminación ou se se poden prescindir de métodos máis suaves.
Vexamos diferentes opcións de tratamento:
- Tratamento con remedios populares.Recoméndase aplicar tratamento de remedios populares só cando se elimina o sotobosque. É imposible tratar con verrugas xenitais ou en zonas de pel delgada por estes métodos sen consultar a un médico.
- Eliminación de papilomas.Relevante nos casos en que aparecen múltiples crecementos, interfiren na vida normal ou causan malestar físico. Despois de eliminar o papiloma, a sensación de ardor é unha reacción normal, especialmente cando se trata de criodestrución ou electrocoagulación. A terapia con láser e a radiocirurxía son as preferidas pero son máis caras.
- Tratamento suave dos papilomas con medicamentos.O obxectivo é aumentar a inmunidade e suprimir o virus. Estes poden ser comprimidos, inxeccións ou ungüentos tópicos para a zona afectada.
Se unha muller ten papilomas, é imprescindible que consulte cun médico. Dará recomendacións específicas, dependendo da situación actual e das características do curso da enfermidade.















































































