O virus do papiloma humano (VPH) é unha infección de transmisión sexual moi común en todo o mundo.
A particularidade desta infección é que pode non manifestarse durante moitos anos, pero finalmente leva ao desenvolvemento de enfermidades benignas (papiloma) ou malignas (cancro de cérvix) dos órganos xenitais.
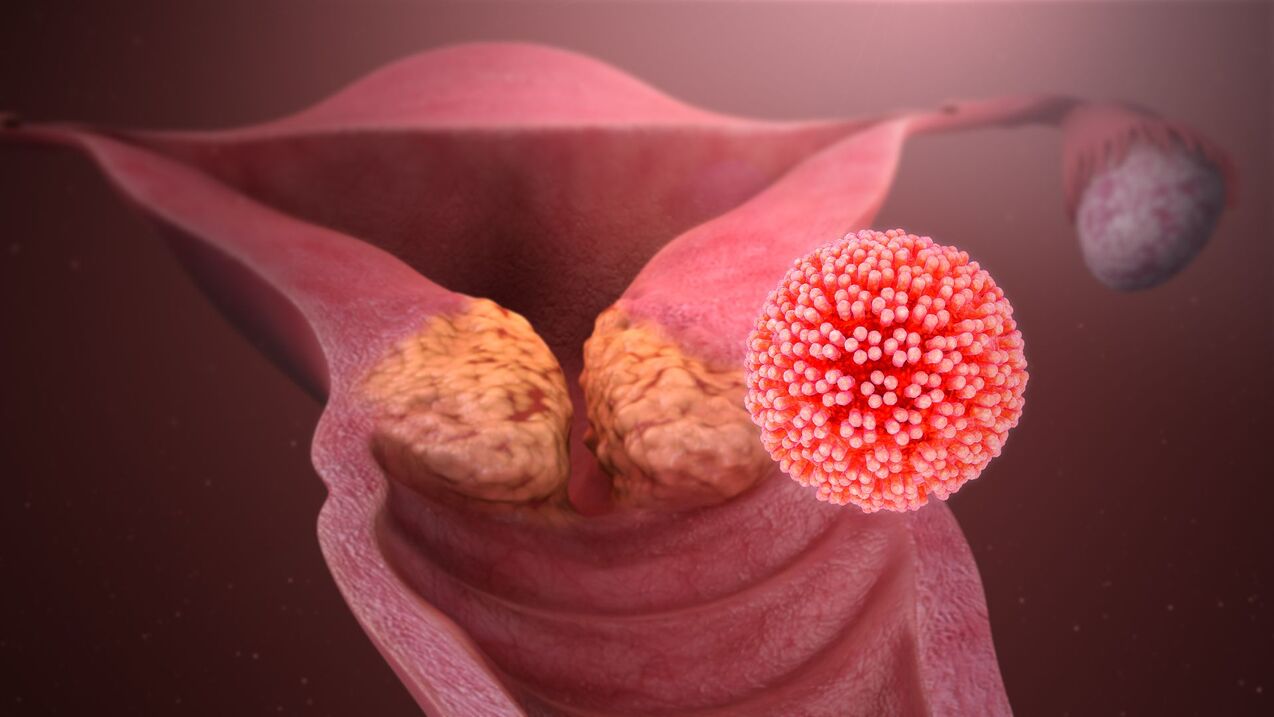
Tipos de virus do papiloma humano
Coñécense máis de 100 tipos de VPH. Os tipos son "subtipos" especiais dun virus que difieren entre si. Os tipos identifícanse mediante os números que se lles asignaron cando foron descubertos.
O grupo de alto risco oncoxénico consta de 14 tipos: 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68 (estes tipos están asociados co desenvolvemento de cancro de cérvix).
Ademais, coñécense tipos cun risco oncoxénico baixo (principalmente 6 e 11). Levan á formación de verrugas anogenitais (verrugas xenitais, papilomas). Os papilomas están situados na membrana mucosa da vulva, da vaxina, na zona perianal, na pel dos órganos xenitais. Case nunca se fan malignos, pero levan a importantes defectos cosméticos na zona xenital. As verrugas noutras partes do corpo (mans, pés, cara) tamén poden ser causadas por este tipo de virus ou ter unha orixe diferente. Nos artigos seguintes, discutiremos os tipos de VPH de alto risco e de baixo risco por separado.
Infección polo virus do papiloma humano
O virus transmítese principalmente por contacto sexual. Case todas as mulleres, tarde ou cedo, infectaranse polo VPH: ata o 90% das mulleres sexualmente activas experimentarán esta infección nalgún momento da súa vida.
Pero hai boas noticias: a maioría dos infectados (un 90%) desfórmanse do VPH en dous anos sen intervención médica.
Este é o curso normal do proceso de infección no corpo humano causado polo VPH. Este tempo é suficiente para que o sistema inmunitario humano se elimine por completo do virus. Nesta situación, o VPH non prexudicará o corpo.É dicir, se o VPH foi detectado hai tempo e agora non o é, isto é absolutamente normal!
Hai que ter en conta que o sistema inmunitario funciona a "diferentes velocidades" en diferentes persoas. Neste sentido, a velocidade de desfacerse do VPH pode ser diferente para as parellas sexuais. Polo tanto, é posible unha situación na que o VPH estea nunha das os socios, e non naquel é recoñecido polos demais.
A maioría das persoas inféctanse co VPH pouco despois de facerse sexualmente activas, e moitas nunca saberán que estiveron infectadas polo VPH. Non se forma inmunidade permanente despois da infección, polo que é posible volver infectarse tanto co mesmo virus que xa se atopou como con outros tipos de virus.
O VPH de "alto risco" é perigoso porque pode provocar o desenvolvemento de cancro de cérvix e algúns outros tipos de cancro. O VPH de "alto risco" non causa outros problemas.
O VPH non leva ao desenvolvemento de inflamación do revestimento da vaxina/cervix, irregularidades menstruais ou infertilidade.
O VPH non afecta a capacidade de concibir e ter un embarazo.
Un bebé de VPH "de alto risco" non se transmite durante o embarazo e o parto.
Diagnóstico do virus do papiloma humano
É practicamente inútil facerse unha proba de VPH de alto risco oncoxénico antes dos 25 anos (excepto nas mulleres que inician a actividade sexual precozmente (antes dos 18 anos)), porque nese momento é moi probable que se detecte un virus que pronto ocorrer que o corpo déixase á súa propia sorte.
Despois de 25-30 anos, unha análise ten sentido:
- xunto cunha análise citolóxica (PAP - test). Se hai cambios na proba de PAP e o VPH de "alto risco", entón esta situación require unha atención especial;
- Tamén merece atención a persistencia a longo prazo do VPH de "alto risco" sen cambios citolóxicos. Recentemente demostrouse que a sensibilidade da proba do VPH na prevención do cancro de cérvix é superior á da citoloxía e, polo tanto, a determinación de VPH só (sen citoloxía) aprobado como estudo autónomo para a prevención do cancro de cérvix en EE. UU. Porén, a citoloxía anual recoméndase no noso país, polo que unha combinación destes dous estudos ten sentido;
- despois do tratamento da displasia/precancro/cancro cervical (a ausencia de VPH nas análises posteriores ao tratamento case sempre indica un tratamento exitoso).
Para o exame é necesario obter un frotis da canle cervical (é posible examinar o material da vaxina, pero recoméndase tomar o material do cérvix como parte da selección).
A análise debe darse:
- 1 vez ao ano (se se detectou previamente o VPH de alto risco e a análise se realiza xunto cun exame citolóxico);
- 1 vez en 5 anos se a análise anterior foi negativa.
Case nunca se require a análise do VPH de baixo risco oncoxénico. Se non hai papilomas, esta análise non é basicamente útil (é posible a transmisión do virus, o tratamento do virus non é posible, polo que se descoñece o procedemento adicional co resultado da análise).
Se hai papilomas, entón:
- máis comúnmente son causados polo VPH;
- hai que eliminalos tanto se atopamos ou non tipos 6/11;
- Cando tomamos un frotis, é directamente dos propios papilomas, e non da vaxina / cérvix.
Existen probas para detectar diferentes tipos de VPH. Se lle fan probas regularmente para detectar o VPH, teña en conta que tipos específicos se inclúen na análise. Algúns laboratorios só investigan os tipos 16 e 18, outros todos os tipos xuntos. Tamén é posible realizar unha proba que identifique os 14 tipos de virus de "alto risco" nun formato cuantitativo. As características cuantitativas son importantes para predecir a probabilidade de desenvolver lesións precancerosas e cancro de cérvix. Estas probas deben utilizarse no contexto de prevención do cancro de cérvix e non utilizado como unha proba autónoma A análise do VPH sen resultados de citoloxía (test PAP) normalmente non permite extraer conclusións sobre o estado de saúde do paciente.
Non existe esa análise que determine se o virus "desaparece" ou non nun determinado paciente.
Tratamento do virus do papiloma humano
Non hai tratamento médico para o VPH. Existen tratamentos para as enfermidades causadas polo VPH (papiloma, displasia, lesións precancerosas, cancro cervical).
Este tratamento debe realizarse mediante métodos cirúrxicos (criocoagulación, láser, coitelo de radio).
Non hai "inmunoestimulantes" relacionados co tratamento do VPH e non se deben usar. Ningún dos fármacos que son amplamente coñecidos no noso país pasou as probas adecuadas que demostrasen a súa eficacia e seguridade. Ningún dos protocolos/estándar/recomendacións inclúe estes medicamentos.
A presenza ou ausencia de "erosión" do cérvix non afecta as tácticas do tratamento do VPH. Podes ler máis sobre situacións nas que hai que tratar a erosión no artigo Erosión ou non Erosión? " ler.
Se o paciente non ten queixas e non hai papilomas / cambios no cérvix durante a colposcopia e segundo a proba de PAP, non se precisa intervención médica.
Só é necesario repetir a análise unha vez ao ano e controlar o estado do cérvix (anual proba de PAP, colposcopia). Na maioría dos pacientes, o virus "sae" do corpo por si só. Se non desaparece, non é en absoluto necesario que leve ao desenvolvemento de cancro de cérvix, pero é necesario controlar.
Non é necesario o tratamento das parellas sexuais (excepto nos casos en que ambos os dous teñen papilomas xenitais).
Prevención da infección polo virus do papiloma humano
Desenvolvéronse vacinas que protexen contra os tipos 16 e 18 de VPH (unha das vacinas tamén protexe contra os tipos 6 e 11). Os tipos de VPH 16 e 18 son os responsables do 70% dos casos de cancro cervical, polo que é tan importante a protección contra eles. As vacinas de rutina realízanse en 45 países de todo o mundo.
Condón (non ofrece protección ao 100%).
O único método que ofrece unha protección ao 100 por cento é non manter relacións sexuais. Non o promociono de ningún xeito, só estou dando que pensar.















































































