Os papilomas do pescozo son unha das manifestacións dunha enfermidade infecciosa causada polo virus do papiloma humano. Refírese a formacións cutáneas benignas.
Causas de papilomas no pescozo
Hai unha razón etiolóxica pola que os papilomas comezan a crecer no pescozo ou noutra área do corpo humano: unha infección co virus do papiloma humano (VPH), que é un membro da familia dos Papovaviridae. Hai máis de 100 serotipos deste patóxeno, cada un dos cales é responsable da aparición dun cadro clínico diferente (papiloma, condiloma, verrugas - estes conceptos son sinónimos, diferentes nomes están asociados ás peculiaridades da localización nunha determinada área).
As principais vías de transmisión son o contacto doméstico e xenital (condilomas da rexión perianal). O virus só pode penetrar na pel con danos microscópicos ou feridas abertas; noutros casos non pode pasar a barreira protectora da pel.
Información sobre axentes patóxenos
- Ten un alto grao de prevalencia independentemente do sexo (pero maniféstase con máis frecuencia en mulleres que en homes), idade ou rexión (segundo algunhas fontes, 2/3 do planeta está infectado con este virus).
- Contén ADN de anel retorcido de dobre cadea que se pode integrar no xenoma humano.
- A infección con algunhas cepas está asociada cun alto risco de carcinoxenicidade, especialmente no caso de lesións permanentes. Os papilomas da gorxa son causados por cepas non oncoxénicas do virus.
- Un virus atravesa dúas fases principais no proceso de división. Na primeira etapa ten unha forma episomal (libre) e é durante o mesmo período cando se produce a división principal da partícula do virus. Esta fase é reversible (a remisión a longo prazo prodúcese despois do tratamento). Na segunda etapa integradora, o virus implántase no xenoma da célula (o primeiro paso na transformación das células e na formación dunha neoplasia maligna). A primeira etapa é temporal e relativamente rápida, mentres que a segunda está latente e explica a existencia de transportistas.
- A capa base da epiderme, na que se replica o virus, está afectada. O patóxeno pode persistir nas capas restantes, pero non dividirse. Sempre que o virus estea na capa xerminal durante o crecemento, a diferenciación normal das células en todas as capas desta área vese prexudicada, especialmente a nivel da capa espiñenta.
- Tenden a ter un transporte asintomático a longo prazo no corpo (de varios meses a un ano). Raramente é posible identificar un momento específico no momento da infección; esta é a razón pola que o tratamento comeza nun período de manifestacións clínicas intensas e non nos primeiros signos vagos.
- Para previr a infección úsanse vacinas divalentes e tetravalentes, que son particularmente efectivas contra as cepas 16 e 18 máis oncoxénicas.
Factores predisponentes
- Mala hixiene. Dado que o virus é capaz de manter actividades vitais no ambiente externo durante moito tempo, é necesario observar detidamente as regras de hixiene persoal ao visitar lugares públicos (piscina, baño, ximnasio).
- Lesións cutáneas traumáticas. Para que o virus penetre, é suficiente con micro-rasgaduras ou arañazos na pel (por exemplo, fregando o pescozo co colo dunha camisa).
- Función deteriorada do sistema inmunitario. Con inmunodeficiencias de calquera orixe, xorden condicións favorables para o desenvolvemento de infeccións. Por exemplo, os arrefriados frecuentes e as enfermidades infecciosas provocan un debilitamento do sistema inmunitario e a aparición de papilomas na pel.
- Autoinfección ao rabuñar a pel.
- Trastorno sistemático do estilo de vida (estrés, falta de exercicio, mala alimentación). Estes factores afectan o traballo de todos os procesos metabólicos do corpo e provocan unha diminución da función barreira da pel.
- Factores ambientais que inflúen na diminución das defensas do corpo (hipotermia, exposición excesiva aos raios UV).
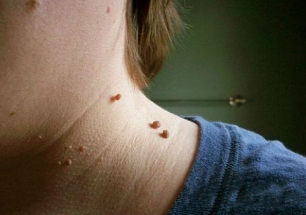
Manifestacións externas da enfermidade
Os papilomas cervicais da foto teñen este aspecto:
- O crecemento adoita ser sobre unha base ancha e sobresae claramente sobre a superficie da pel. Menos a miúdo, a base do papiloma está representada por unha perna delgada (neste caso a formación toma unha posición colgante). Coa segunda opción, o risco de lesións é moito maior.
- Os límites da educación son uniformes e claros.
- A cor non difire da pel circundante. En poucos casos, pode ser lixeiramente máis pálido ou máis escuro que os tecidos adxacentes.
- A superficie é a miúdo plana e lisa. Ás veces é posible o crecemento na parte superior do papiloma, que rasga a súa superficie.
- O diámetro varía moito - de 1-3 mm a varios centímetros (os papilomas cun diámetro pequeno son máis comúns).
- Posición en calquera área do pescozo (parte traseira, fronte). Ás veces o rostro está implicado.
Normalmente hai moitas lesións ao longo dos pregamentos da pel.
En casos moi raros os papilomas no pescozo poden volverse malignos, é dicir, dexenerarse nun tumor de pel. Isto pode ocorrer como resultado dunha infección cunha cepa oncoxénica de VPH.
Os seguintes signos poden indicar unha transformación maligna:
- Cambio de cor e heteroxeneidade (polimorfismo);
- Cambio de bordo (desenfoque, perda de definición);
- a aparición de asimetría (se se traza unha liña polo centro condicional da formación, non se poden obter dúas metades iguais);
- crecemento intenso;
- sangrado ou ulceración (un síntoma inespecífico xa que tamén é típico dun simple trauma na neoplasia);
- Picor, queimadura, descascado;
- Fórmanse abandonos (pequenas formacións fillas arredor da central).
A aparición destes signos non significa necesariamente a dexeneración do papiloma, pero si que precisa consultar a un médico e someterse a un diagnóstico diferencial para saber se se trata dun lunar inflamado común ou un cancro de pel.
Como desfacerse dos papilomas no pescozo
O tratamento dos papilomas no pescozo lévase a cabo só dun xeito complexo cun efecto simultáneo sobre o foco patolóxico na pel e sobre o propio patóxeno no sangue.
Hai diferentes xeitos de loitar:
método |
Descrición |
Medicamentos |
O uso de citostáticos e inmunomoduladores está deseñado para suprimir a replicación do virus na zona afectada e reducir a súa concentración no sangue. Algúns medicamentos (queratolíticos) aplícanse tópicamente directamente para destruír (cauterizar e provocar necrose tisular) o crecemento da pel. |
Métodos físicos |
Criodestrución, terapia con láser, electrocoagulación. Pretenden desfacerse dos papilomas tanto no pescozo como noutras partes do corpo. Estes métodos permiten restaurar o aspecto estético das áreas abertas e eliminar o depósito de virus, as propias neoplasias da pel, pero non eliminan completamente o virus do corpo. |
Terapia combinada |
Combina as dúas opcións anteriores e, polo tanto, é máis eficaz. |
O tratamento dos papilomas con remedios caseiros (por exemplo, o zume de celidonia) é ineficaz e moitas veces perigoso. En calquera caso é necesaria a consulta cun médico.
Métodos físicos de destrución
Pódense empregar os seguintes métodos físicos para reducir efectivamente as formacións:
método |
Descrición |
Efecto local con solucións de ácidos concentrados |
Emprégase unha solución ao 1, 5% de cloropropionato de cinc no ácido 2-cloropropiónico ao 50%, unha combinación de ácido nítrico, ácido acético, ácido oxálico, ácido láctico e nitrato de cobre trihidrato, etc. O procedemento realízase de xeito ambulatorio por un especialista (dermatovenerólogo, esteticista) segundo as prescricións cirúrxicas. . . O axente aplícase selectivamente cunha espátula ata que a cor da formación se volva máis clara (en canto isto ocorreu, a aplicación posterior debería deterse inmediatamente). Para unha curación completa do papiloma, cómpre facer unha media de 1-2 tratamentos. |
Electrocoagulación |
Usando un coitelo eléctrico especial, a eliminación puntual das formacións realízase sen afectar o tecido subxacente (hai un impacto mínimo sobre as células da pel saudables). O método é máis conveniente cando a formación ten un talo longo e un tamaño pequeno. |
Cryodestruction |
O foco está exposto ao nitróxeno líquido; as temperaturas extremadamente baixas provocan a necrose tisular. É bo ter unha ampla base de limpeza deste tipo de formación. Un especialista selecciona o tempo de acción do nitróxeno (1-5 minutos). Despois da moxibustión, prodúcese unha queimadura que cura nun promedio de 10 días. |
Eliminación de láser |
O enfoque máis moderno e delicado para eliminar os crecementos en lugares destacados como o pescozo. Ten as críticas máis positivas. Coa axuda dunha guía lixeira de 5 a 3 minutos en funcionamento continuo, actúan sobre o foco. O tempo de curación é moito máis curto que outros métodos (5-7 días). A técnica está asociada a un mínimo trauma no tecido circundante debido á alta precisión da acción. |
Eliminación cirúrxica clásica (eliminación cun bisturí) |
Moi raramente se usa, só para lesións grandes ou cando se sospeita que hai malignidade. Isto ocorre porque as lesións adoitan ser múltiples, espalladas polo pescozo e demasiado pequenas para ser eliminadas. Ademais, despois da eliminación cirúrxica, poden quedar cicatrices, que por si mesmas provocan un defecto cosmético. |















































































